Alles over de mammografie: 'Nog altijd de beste manier voor grootschalig onderzoek'.
Auteur: Ellen Hensbergen - linda.nl/lifestyle/gezondheid
Fit & Gezond | Dossier Vrouwengezondheid.
LINDA. spreekt twee vrouwen die er het fijne van weten en zich inzetten voor vrouwen met borstkanker. Linda Appelman is radioloog bij het Alexander Monro Ziekenhuis, dat gespecialiseerd is in borst(kanker)zorg. Marjolein de Jong is bestuurder van dit ziekenhuis, voormalig oncologisch chirurg en oprichter van Breast Care Nederland.
De mammografie:
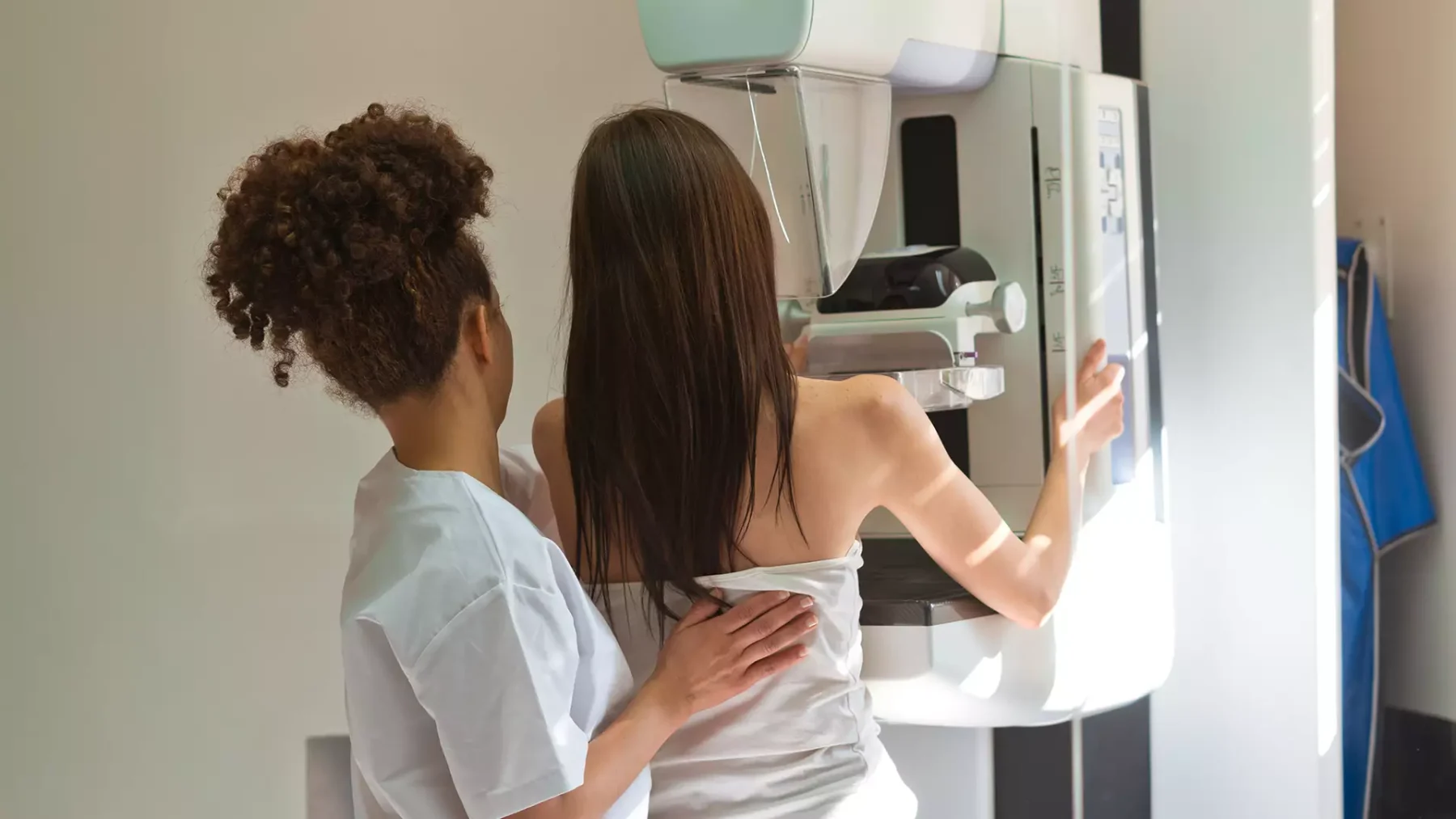
Voor wie er nog niet mee te maken heeft: een mammografie is een röntgenfoto van de borst. Je maakt de foto door met een ontbloot bovenlijf tegen de mammograaf aan te staan. De borsten liggen tussen twee platen die langzaam de druk verhogen en daarmee het borstweefsel spreiden. Meestal worden er twee foto’s per borst gemaakt: een vanaf de zijkant en een vanaf de bovenkant. Alles bij elkaar duurt het onderzoek ongeveer een kwartier.
De mammografie is de meest gangbare manier om vroegtijdig borstkanker te screenen, maar toch heeft-ie niet altijd de beste reputatie onder vrouwen. Waarom is dit nog steeds the way to go, is er geen beter alternatief?
Eigenlijk niet, zegt Appelman. “Als het gaat om het opsporen van borstkanker van grote groepen vrouwen, en dat is zo bij het bevolkingsonderzoek, is de mammografie nog veruit de beste en snelste techniek. Er zijn zeker andere onderzoeken die de borst ook goed in beeld brengen, maar die zijn (nog) niet landelijk toepasbaar.”
Pijn:
Appelman legt uit dat die druk op de borst wel nodig is om het borstweefsel goed genoeg te spreiden. “Het is begrijpelijk, maar ook vervelend om te horen dat vrouwen bang zijn voor dit onderzoek en daardoor soms niet gescreend willen worden. Dat is niet nodig”, benadrukt ze.
“De groep die serieus pijn ervaart is klein, en we merken dat goede begeleiding een heel groot verschil maakt. Dus als de laborant de tijd neemt en in samenspraak de meest optimale druk afstemt, horen we vaak achteraf van vrouwen dat het meeviel – óók als ze bang waren door bijvoorbeeld een eerdere slechte ervaring. Met aandachtige begeleiding maken we echt een verschil.”
Angst:
Uitzien naar dit onderzoek is wellicht wat te hoog gegrepen, maar het is dus wel goed om te weten dat slechts een kleine groep vrouwen hierbij daadwerkelijk pijn ervaart. Waar dat precies door komt, is niet helemaal duidelijk. Sommige vrouwen hebben gevoelige(re) borsten, maar ook angst kan hierin een rol spelen.
“Als je bijvoorbeeld heel bang bent om borstkanker te krijgen, sta je daar al gespannen”, licht Appelman toe. “Door psychische belasting, zoals bij angst, ervaar je pijn vaak heftiger. Voor vrouwen die bestraald of geopereerd zijn is het natuurlijk weer een heel ander verhaal, daar is sprake van herleidbare pijnklachten. Wat ik vooral wil benadrukken is hoe belangrijk het is om tóch mee te doen aan het bevolkingsonderzoek, ook al vind je het spannend.”
Doorverwijzing:
Regelmatig meedoen aan de screening vermindert de kans om te overlijden aan borstkanker namelijk met de helft, vergeleken met vrouwen die hier niet aan meedoen. Jaarlijks wordt er bij ongeveer 7000 vrouwen een tumor gevonden door screening, vaak in een vroeg stadium en voordat vrouwen klachten krijgen. Dit kan de kans op genezing vergroten.
Voor mensen die zo’n mammografie écht niet aandurven, merkt De Jong op dat er ook de mogelijkheid is om dit onderzoek niet in de ‘borstenbus’ te doen, maar in een ziekenhuis met eventuele extra begeleiding. “Belangrijk om te weten: het onderzoek telt dan mee voor je eigen risico, omdat het verloopt via je zorgverzekering in plaats van de overheid. Maar zo’n doorverwijzing via je eigen huisarts ís mogelijk.”
Alternatieven:
Inmiddels zijn er ook al een aantal alternatieven voor de mammografie – op papier, tenminste. De afgelopen jaren wordt tomosynthese bijvoorbeeld steeds meer toegepast. Dit zijn een soort 3D-beelden die met behulp van het mammogram worden gemaakt. Hiervoor hoeft er minder druk uitgeoefend te worden op de borst, en wordt het geheel dus wat comfortabeler. “Voor het bevolkingsonderzoek is dit geen standaard optie, al wordt deze methode soms wel ingezet voor wetenschappelijk onderzoek”, vertelt Appelman. “In het Alexander Monro Ziekenhuis krijgen vrijwel alle vrouwen standaard deze 3D-foto’s.”
In Nederland zijn meerdere onderzoeksgroepen bezig met het optimaliseren van de mammografie, maar wordt er ook gezocht naar alternatieven. Denk hierbij aan de Mamma CT. Een work in progress, maar wél een veelbelovende. Deze scanvariant heeft geen borstcompressie meer nodig om goede beelden te kunnen maken, vertelt Appelman.
“Deze techniek zit nog in de onderzoeksfase, maar hier zit zéker potentie in. Er moet eerst voldoende data verzameld worden om goede conclusies te kunnen trekken, maar deze ontwikkeling houden we scherp in de gaten. Net als de mammografie met contrastvloeistof: de Contrast Enhanced Mammografie, of CEM. Qua nauwkeurigheid lijkt deze vergelijkbaar met een MRI, maar ook hier is nog uitgebreider onderzoek nodig. Er zijn in ieder geval veel ontwikkelingen gaande die we nauwgezet volgen.”
Dicht borstweefsel:
De afgelopen decennia is veel onderzoek gedaan naar borstkanker en de behandeling daarvan, met veel verbeteringen in de diagnostiek tot gevolg. Toch vinden Appelman en De Jong het belangrijk om te benoemen dat we er nog niet zijn. Zo zou er bijvoorbeeld voor vrouwen met zeer compact klierweefsel (zogenaamde ‘dense borsten’) een aangepaste screeningsmethode ontwikkeld moeten worden.
Appelman: “Deze groep vrouwen – 8 procent van de screeningspopulatie – heeft door dit dichte borstweefsel een hogere kans op het ontwikkelen van borstkanker. De huidige screening met alleen een mammografie is voor hen niet optimaal. Zij hebben aanvullende beeldvorming nodig, bijvoorbeeld in de vorm van een MRI-scan waarbij een eventuele afwijking wél zichtbaar is.”
Zelfcontrole:
Daarom verdient deze groep vrouwen extra aandacht. Op dit moment wordt bij het bevolkingsonderzoek nog niet gemonitord en geregistreerd of er sprake is van dicht borstweefsel, waardoor de vrouwen in kwestie er niet van op de hoogte zijn. “Dat vind ik heel moeilijk”, zegt De Jong. “Om het risico voor deze vrouwen te minimaliseren is de wetenschap op zoek naar onderzoeken die we hiervoor kunnen inzetten. Een extra MRI na een mammogram, bijvoorbeeld. Maar dan moet je dus al wel wéten dat je tot deze groep behoort, en die informatie krijg je nu dus niet standaard.”
Daarom benadrukt de oud-chirurg het belang van zelfcontrole, ook tussen eventuele screeningsmomenten door. “Zo’n screening is en blijft een momentopname, het zegt niets over morgen. Daarom is kennis over je eigen borsten iets waar we altijd op hameren. Een knobbeltje kun je voelen, maar kijken is minstens zo belangrijk. Er zijn maar liefst elf symptomen die je kunt zien. Voor meer informatie verwijzen we daarom graag naar het Borstkanker Alfabet en kenjeborsten.nl, een campagne die uitlicht waar je allemaal op kunt letten voor vroege herkenning van borstkankersymptomen. Wees alert en blijf niet rondlopen als je ergens over twijfelt.”
Screening 2.0:
Als het aan Appelman ligt, zien borstkankerscreenings er over een paar jaar anders uit. “Je gunt eigenlijk alle vrouwen een gepersonaliseerde screening”, zegt ze. “Eentje waarbij we het risico op het krijgen van borstkanker inschatten op basis van medische gegevens. Sommigen hebben een verhoogd risico, bijvoorbeeld door een erfelijke aanleg voor borstkanker in hun familie. Die zou je vaker willen screenen, of hier eerder mee beginnen. Maar vrouwen met minder klierweefsel en een laag risico zouden misschien niet zo vaak een mammografie hoeven doen. Hier zouden we in de toekomst wellicht een betere balans in kunnen vinden.”
Ook kijkt men naar de leeftijd waarop het bevolkingsonderzoek plaatsvindt. Nu is het zo geregeld dat vrouwen tussen de 50 en 75 jaar elke twee tot drie jaar een uitnodiging krijgen. “Maar”, benadrukt De Jong, “we moeten niet vergeten dat 20 tot 25 procent van de nieuwe borstkankerdiagnoses voorkomt bij vrouwen onder de vijftig.” Een deel van deze vrouwen wordt weliswaar al gescreend wegens erfelijke aanleg, maar medici denken toch na over die leeftijdscategorieën, aldus Appelman.
“Zo onderzoeken we de mogelijkheid om voor bepaalde groepen de screening te vervroegen, maar daarbij gaat het dus wel weer over personalisatie. Vanaf welke leeftijd nodig je iemand dan uit? Ik vind met name de groep vrouwen tussen de 40 en 50 interessant. Ik hoop dat we daar binnen vijf jaar een duidelijk oordeel over hebben.”
Ken je borsten:
Buiten alle wetenschappelijke onderzoeken en screenings om, blijft het essentieel om je eigen lichaam zo goed mogelijk te kennen. Let op je borsten, leer ze kennen. En als je iets opmerkt waarvan je niet weet wat het is, dóé er dan ook iets mee. “Borstkanker is nou eenmaal de meest voorkomende kankervorm in Nederland. Één op de zeven vrouwen krijgt ermee te maken”, zegt Appelman. “Dan is ‘blijven aankijken’ bij klachten of veranderingen gewoon zonde, alleen al voor de extra ongerustheid die dat oplevert.”
Zo zag Appelman laatst nog een patiënt die klachten ervaarde, maar een bezoek aan haar huisarts maanden uitstelde omdat ze zich bezwaard voelde. Uit haar mammogram en echo bleek gelukkig dat er niets aan de hand was, dus deze vrouw kon gerustgesteld naar huis. “Maar dat had dus al veel eerder gekund. Tegen vrouwen zou ik daarom willen zeggen: gun jezelf de beste diagnostiek, en geen onnodige ongerustheid. Twijfel niet, maar ga naar de huisarts en vraag als dat nodig is om die doorverwijzing.”
“Weet dat je ook zelf kunt kiezen waar je naartoe verwezen wordt”, voegt De Jong toe. “We hebben tegenwoordig voor diverse aandoeningen gespecialiseerde ziekenhuizen en centra. Het is eigenlijk best gek dat we ons allemaal grondig inlezen voor de aanschaf van een nieuwe auto of stofzuiger, maar dat we op het gebied van gezondheid nog zo beperkt zelf kiezen waar we naartoe willen. Daarom vinden we het belangrijk om deze opties te benoemen. Uiteindelijk draait het erom dat we mensen leren hoe ze meer kennis en regie krijgen over hun eigen lijf.”
Bron: www.linda.nl
